Com dúvida se o seu plano de saúde cobre o teste para Covid-19? Confira todos os detalhes sobre o assunto nas próximas linhas.
Os cuidados com a saúde se tornaram ainda mais essenciais com a chegada da pandemia e, é claro, um dos principais questionamentos de quem tem um plano de saúde é sobre o teste para Covid-19.
Existem dois principais tipos de testes para Covid-19: o PCR e o sorológico. Assim, entender mais sobre eles e se seu plano de saúde os cobre ou não é algo essencial para garantir seu bem-estar e os cuidados certos perante a doença.
Portanto, pensando nisso, preparamos este artigo com alguns tópicos que você não pode deixar de saber. Vamos lá?
O que a ANS diz sobre o teste para Covid-19?
Os impactos que a pandemia têm trazido são grandes, gerando desconforto na sociedade como um todo e fazendo com que pequenas e médias empresas tenham de se reestruturar completamente.
Os números surpreendem e mostram uma alta diária de casos. Por isso, com o intuito de minimizar os índices de contágio, a ANS (Agência Nacional de Saúde Suplementar) autorizou a inclusão do exame de detecção da Covid-19 no Rol de Procedimentos dos planos de saúde.
Assim, a agência aconselha que o beneficiário comunique o seu convênio médico logo quando os primeiros sintomas aparecerem. A partir daí a operadora irá informar o local mais adequado para a realização do teste para Covid-19 pelo plano de saúde, além de, é claro, esclarecer as principais dúvidas.
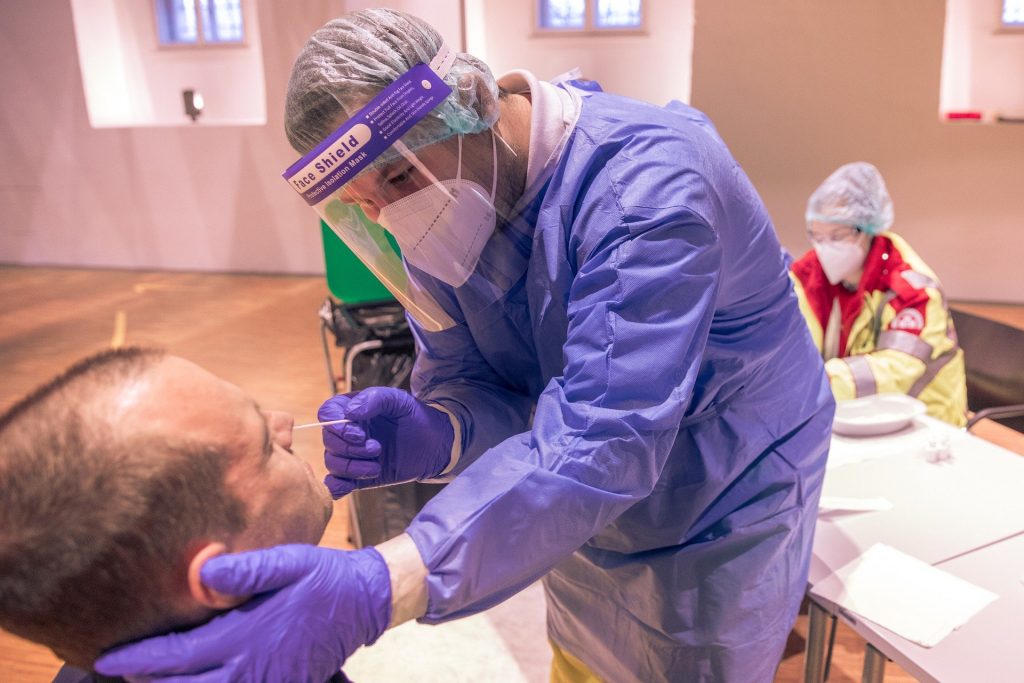
Como e qual teste para Covid-19 é feito pelo plano de saúde
Como citamos no começo do artigo, existem dois tipos principais de testes.
PCR
Embora a denominação não seja a das melhores, este se consiste no famoso teste do cotonete inserido no nariz. Este teste é totalmente coberto pelo seu plano de saúde.
O exame é capaz de identificar a presença do material genético do vírus. De maneira geral, o seu objetivo é colher as amostras de secreções respiratórias e, assim, descobrir se o vírus está ou não no organismo.
Sorológico
O teste para Covid-19 sorológico permite descobrir se a pessoa já entrou em contato com o vírus. O mesmo aponta a presença de anticorpos no organismo. Em meados de 2020, a ANS suspendeu a Resolução Normativa 458 na qual obrigava a cobertura deste tipo de teste.
Portanto, o convênio não pode ser obrigado a conceder a cobertura:
- Quando o PCR prévio deu positivo para SARS-CoV-2;
- Resultado positivo em teste sorológico já realizado;
- Resultado negativo há menos de uma semana em pacientes que já tenham realizado o teste;
- Teste rápido, inclusive de farmácia;
- Pacientes cuja prescrição tem finalidade de rastreamento;
- Verificação de imunidade pós-vacina.
Fique de olho na carência
Assim como para tantos outros procedimentos, o beneficiário deve cumprir com o período de carência imposto pela operadora no ato da contratação. Ou seja, a carência não delimita o tempo necessário para fazer o teste para Covid-19, mas sim o tipo de plano no qual você contratou.
O plano de saúde deve reembolsar o teste para Covid-19?
Depende. Se o teste que você fez foi o rápido (de farmácia), como citamos anteriormente, o plano de saúde não tem qualquer obrigação de te reembolsar. Entretanto, no caso dos testes sorológicos mediante prescrição médica, o plano deve sim fazer o reembolso.
Enfim, agora que você já sabe mais detalhes sobre o assunto ficou fácil ir atrás dos seus direitos, não é mesmo? Além disso, vale destacar que, caso o teste para Covid-19 dê positivo, você não deve se desesperar.
As operadoras estão instruídas a garantir assistência médica especializada e todo o suporte necessário para você vencer o vírus. Sendo assim, o mais importante neste momento é você fazer a sua parte para garantir a não contaminação.
Gostou do conteúdo? Compartilhe e aproveite para conferir nossos outros artigos.



